インタビュー
院長インタビュー

リスクを伴う治療だからこそ、入念な診査診断でリスクの芽を摘むことが重要
インプラント治療を行う前には、細かく診査・診断を行います。しかし、どれほど丁寧に診断を行っても、実際に治療を行うとイレギュラーが発生することがあります。そのような時は慌てず、再度CT検査などを行い、微調整を行います。
治療は「患者さまの生活をより良くするため」に行うものですので、治療で負担を与えてしまうことがないよう細心の注意を払いながら、一つひとつの診療に取り組んでいます。
5種のインプラントを採用されていらっしゃいます。それぞれに特徴があって使い分けられているかと思いますが、どのように使い分けをされているかお教えください。

歯を失ってしまった箇所や顎の骨の状態、神経までの距離など、その他患者様の噛み合わせや噛む力等診査・診断の結果からインプラントを使い分けています。
開業した当初は自らのインプラント治療の経験も少ないこともあり1種類のインプラントしか使用していなかったのですが、その後様々な難しい症例に当たることで1種類のインプラントでは満足に対処できないことがわかりました。患者様にはなるべく痛みが少なく治療期間が短い治療方法を考えるようになり、それぞれのインプラントが持っている特徴を適材適所で使用することで数多くの症例に対応できるようになりました。5種類を使い分けるようになったのはもちろん様々な講習会に参加し研鑽を積んできたこともありますが、自ら行ったインプラントの臨床経過から長期的に良好なインプラントは現時点では5種類と考えました。
インプラントはすべて同じではなく選択するインプラントによって手術時間や治療期間を大きく短縮することができることができますので、患者様にとっては大変有益なものとなります。
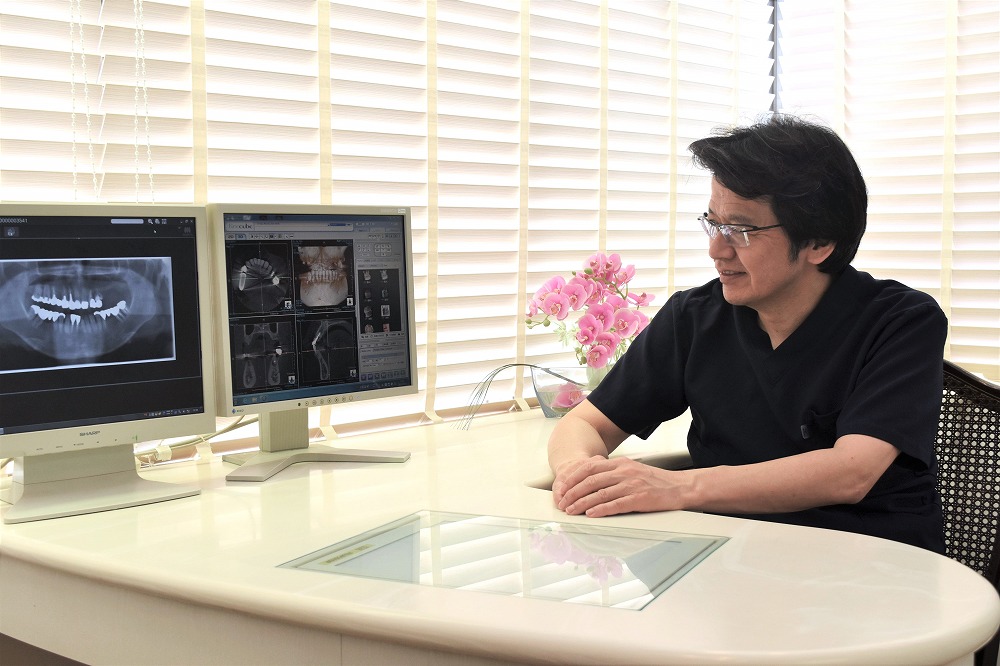
プラントの手術前のみならずインプラントの術中にCT撮影をされていらっしゃいます。その理由をお教えください。

手術前には必ずCTで顎の骨のサイズや神経までの距離をミリ単位で計測し確認し患者様に最適なインプラントのサイズと治療方法を計画しますが、実際に手術を行うとイレギュラーが起こる場合があります。例えば予想より骨が薄かったり、感染部分が大きかったりすることがあります。そうすると事前に立てた計画で進めることが難しくなるので、インプラントのサイズや種類を変更する場合があります。
そのためそのことを想定して常にサイズやメーカーの異なるインプラントを多く用意しておきます。術中にCT撮影を行うのは術前の計画通りにインプラントが正しい位置に埋入できているかチェックします。もしインプラントの位置を修正するのであればこの時以外にはありません。
インプラントはいったん骨としっかりと結合してしまうとそれを外すことは可能ですが患者様には少なからず負担をお掛けしますので、万が一の修正を考えてインプラント手術時間も簡単な手術であっても十分な時間を設けています。
インプラント治療前に十分なカウンセリングをされていらっしゃいますが、具体的にはどのようなリスクがあることをお伝えしているのかお教えください。

院長自身で昼休時間または診療後にカウンセリングをしています。
他のクリニックでは院長ではなくスタッフが手術の流れなどを説明することもあるようですが、スタッフでは手術に対する具体的な点や患者様のご質問に対して正しく説明できないと考えているからです。
カンセリングではインプラント治療からメンテナンスまでの流れを自らの症例写真を使いながらなるべく専門用語は避けてわかりやすく説明するように心がけています。カウンセリング中はCT検査により解析した3D画像で患者様と一緒に見ながらパソコン上で手術のシュミレーションを行います。インプラントのみならず治療においては患者様に漠然ともっているご自身のお口の状態ではなく正しいお口の状態を理解してもらいことが必要と考えています。そのためにもカンセリングではレントゲン画像ではなく顎の骨の形状を再現した3D画像を使用しています。患者様はインプラントだから痛い、腫れるというイメージをお持ちですが、3D画像をみていただき自分が想像しているよりも楽に治療ができると安心して手術に臨んでもらうためでもありますし、逆に難症例の患者様には治療期間はかかりますが、術後の注意をしっかり守っていただきおいしく食事ができるよう一緒に頑張っていきましょうとご理解とご協力をいただく時間と考えています。
インプラントのリスクを挙げればさまざまありますが、それを回避するために様々なインプラントを選択してなるべく治療期間を短く、術後の腫れや痛みを軽減するようなインプラント計画をご提案しています。またカンセリングで一番時間を割いているのはインプラントが感染し再埋入となった場合の対処方法です。患者様は骨が吸収してインプラントは再埋入ができないと考えている方も多いのでその点は心配せず再治療ができると説明しています。
インプラント治療において、「術後腫れる可能性がある」というようなことがわかる状態はありますか?具体例があればお教えください。
術後腫れる可能性が高いのはインプラント埋入の本数は多いほど、またはインプラント埋入部位に強い炎症がある場合、さらには骨の厚みが薄い場合にはインプラント埋入と同時に人工骨を填入するために歯茎を通常より大きく切開しまうので、そのような場合には腫れる可能性があります。ただインプラント治療すべてが腫れるというわけではありません。
インプラント埋入本数が少ない、骨の厚みの幅が十分ある、さらには人工骨を使用しない場合には個人差もありますが、それほど腫れるものではありません。手術後の腫れはインプラント治療に対する反応でもありますので心配はありません。
歯科用CTを導入してからと、それ以前とで変わった事について教えてください。また歯科用CTでわかることを簡単で結構ですのでわかりやすくお教えください。
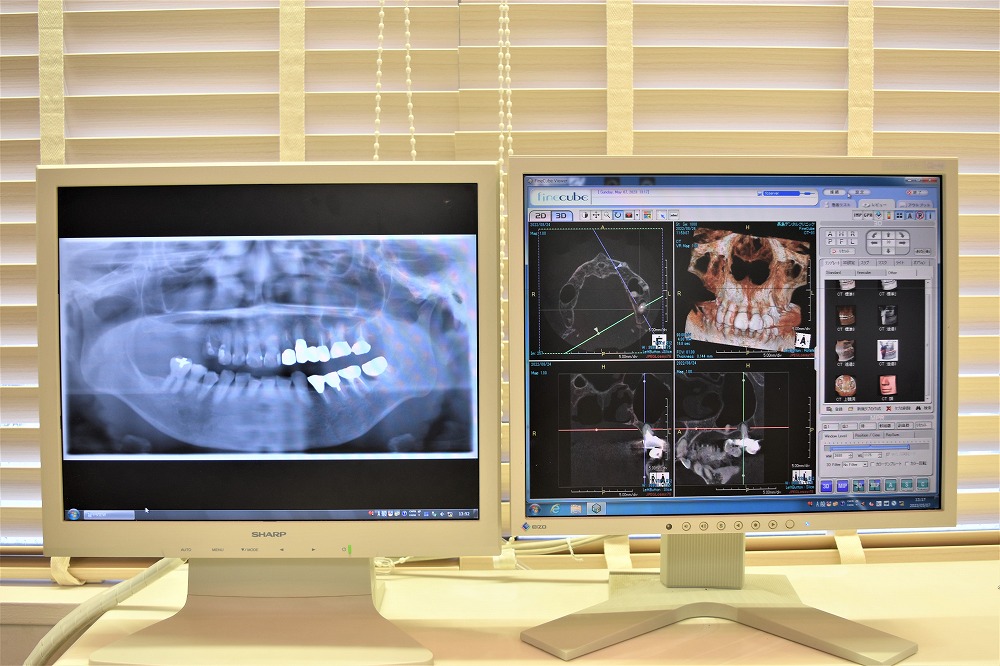
従来のレントゲン画像では平面でしかお口の状態を確認できないので、実際の治療で歯茎を切開したら思っていたよりも骨が薄かったなど術前の予想とは異なることがありました。
そのために神経や上顎洞等重要な器官に近接した部位にインプラントを埋入するような難症例では手術時間が長くなり患者様への負担も大きくなります。ところがCTを導入したことで3D画像により術前に顎の骨の量や厚み、神経の位置関係などを立体的把握することができ使用するインプラントの種類やサイズの選択をより的確に行うことが可能となりました。また術前に手術のシュミレーションができますので、インプラント手術時間も短くなりました。
インプラント治療において、先生が考える「精密な治療」とはどのような治療ですか?

スキルも大切ですが治療に対する姿勢と考えています。そのためには基本に忠実に治療を行うことではないでしょうか。やはりそれがリスクを避ける治療を行うために重要なポイントだと思います。
治療を多くこなし、インプラント治療に慣れてくると我流に走るのも決していけないこととは思いませんが、そうではなくマニュアルに則って進めることが何よりも大切と考えています。
他院でインプラントを断られた方であっても、長島デンタルクリニックならばできるというケースがあるのはどうしてですか?

ひとつは経験の差が大きいと思います。インプラント治療を標榜されているクリニックは数多くありますが月平均どのくらいの症例数を扱っているか個々のクリニックで異なります。また1種類のインプラントだけで対応されている場合にはそれで対応できる症例は限られます。
他院でインプラントを断られた症例はほとんどは「骨が薄い」ケースです。具体的には上顎の前歯、上顎の奥歯そして、下顎奥歯です。この部分は鼻腔、上顎洞、下顎神経といった重要な器官がありますし、骨が薄いので造骨する(GBR)必要があります。造骨する処置は必ず成功わけではなく術後の腫れや痛みも強く感染するリスクもありますのでインプラント治療する部位としてはリスクが高いので断られることが多いのです。当クリニックではなるべく造骨する処置を避けるため5種類のインプラントをお口の状態によって使い分けています。
再生医療について。その言葉だけを聞いたら様々な想像をされる方がいるかと思いますが、どのような治療や作用があるのかお教えください。
再生医療は、主に顎の骨が薄いケースで行う治療法です。
治療前に採血を行い、その血液を遠心分離機にかけて赤血球を取り出してゼリー状に固めます。それを骨が不足している部位に使用することで、骨の再生だけでなく歯肉の治癒も早まり治療後の経過が良好になることが期待できます。人工骨は使用せず患者さま自身の血液のみ使用していますので、治療を行った際に拒絶反応を起こすリスクはないことが魅力です。


